Lorsque votre genou se dérobe après un traumatisme sportif et que la sensation d’instabilité persiste, une question s’impose : faut-il attendre plusieurs semaines pour obtenir une IRM, ou un examen clinique réalisé par un chirurgien orthopédiste peut-il suffire à poser le diagnostic ? Cette alternative conditionne directement les délais de prise en charge et l’organisation de votre parcours de soins. Pourtant, les données médicales récentes révèlent un paradoxe troublant : à peine 20 % des ruptures du ligament croisé antérieur sont identifiées lors de la première consultation en soins primaires, alors même que les tests cliniques spécialisés affichent une fiabilité dépassant 85 % entre les mains d’un opérateur expérimenté. Face à des délais d’accès à l’IRM pouvant atteindre plusieurs semaines en France, comprendre ce que chaque méthode apporte réellement devient une nécessité pour éviter l’errance diagnostique.
Diagnostic du genou : les 3 points qui changent votre parcours
- L’examen clinique spécialisé (tests de Lachman, tiroir antérieur) détecte entre 85 et 99 % des ruptures du ligament croisé antérieur sans nécessiter d’imagerie immédiate
- L’IRM visualise les lésions associées — ménisques, cartilage, racines méniscales — présentes dans 75 % des ruptures du LCA
- En France, le délai moyen pour une consultation orthopédique oscille entre 2 et 4 semaines, tandis que l’accès à l’IRM s’étale de 3 à 8 semaines selon les régions
Quand l’instabilité du genou justifie-t-elle une consultation spécialisée ?
La perception d’une instabilité articulaire après un traumatisme du genou ne survient jamais par hasard. Ce symptôme, souvent décrit comme une sensation de dérobement, constitue l’un des signes les plus évocateurs d’une atteinte ligamentaire. Mais dans les faits, le parcours diagnostic ne suit pas toujours une logique optimale. Comme les données consolidées par le DUMAS de l’Université de Lorraine l’établissent, à peine 20 % des ruptures du ligament croisé antérieur sont diagnostiquées en soins primaires lors d’un traumatisme aigu du genou. Cette sous-détection initiale s’explique principalement par la difficulté à réaliser les manœuvres cliniques dynamiques en phase post-traumatique immédiate, lorsque la douleur et le gonflement limitent la coopération du patient.
Prenons une situation classique : un footballeur amateur de 28 ans ressent un craquement brutal au moment d’un changement de direction, suivi d’un gonflement rapide et d’une douleur vive. Dix jours plus tard, le genou a dégonflé, mais une sensation d’instabilité persiste. Dans ce contexte, trois signes doivent impérativement motiver une consultation orthopédique spécialisée sans attendre l’IRM : la notion de craquement audible au moment du traumatisme (rapporté dans environ 70 % des ruptures aiguës du LCA), un épanchement articulaire survenu dans les deux à six heures suivant le choc (signe d’hémarthrose évocateur de lésion ligamentaire), et surtout cette instabilité fonctionnelle qui traduit une perte de contrôle mécanique de l’articulation.
Les 3 signes cliniques imposant une consultation orthopédique : Un interrogatoire typique — craquement, gonflement rapide, instabilité — est retrouvé chez les trois quarts des patients présentant une rupture du ligament croisé antérieur. Ces éléments anamnestiques seuls permettent déjà d’orienter le diagnostic avant même la réalisation des tests cliniques spécialisés.
L’examen clinique du genou : fiabilité et limites des tests orthopédiques
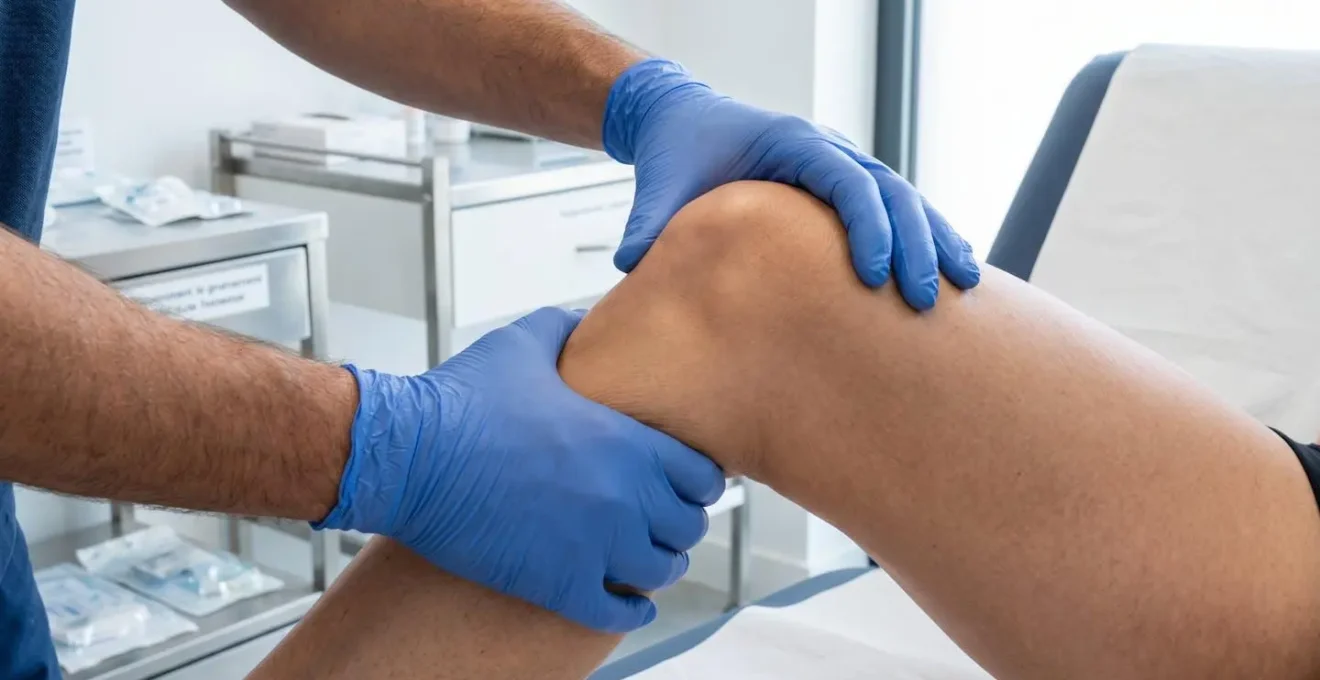
L’examen clinique spécialisé du genou repose sur une batterie de manœuvres dynamiques codifiées, dont la précision diagnostique rivalise avec celle de l’imagerie lorsqu’elles sont réalisées par un opérateur entraîné. Les trois tests essentiels de stabilité ligamentaire sont le test de Lachman, le tiroir antérieur et le test du ressaut (pivot-shift). Chacun évalue une composante différente de la laxité articulaire, mais c’est le test de Lachman qui demeure la référence absolue pour le diagnostic de rupture du ligament croisé antérieur. Comme le mesure cette étude prospective publiée dans la Revue de Chirurgie Orthopédique, la sensibilité de ce test atteint 99,1 % avec une valeur prédictive positive de 86,5 % dans une cohorte de 258 patients traumatisés du genou évalués en station de sports d’hiver.
Le test de Lachman se réalise genou fléchi à 20-30 degrés, le patient en décubitus dorsal. Le chirurgien stabilise le fémur d’une main et mobilise le tibia d’avant en arrière de l’autre main, recherchant une translation antérieure anormale du tibia par rapport au fémur. Un arrêt mou (absence de butée ferme en fin de course) signe la rupture ligamentaire. Le tiroir antérieur, effectué genou fléchi à 90 degrés, complète cette évaluation. Quant au test du ressaut (pivot-shift), il reproduit le mécanisme lésionnel en combinant rotation et valgus : positif, il provoque une subluxation-réduction brutale du tibia, pathognomonique de la rupture du LCA, mais nécessite un genou parfaitement relâché pour être interprétable.
La littérature médicale internationale établit des performances diagnostiques solides pour ces manœuvres. Les méta-analyses rapportent une sensibilité moyenne du test de Lachman de 85 % (intervalle de confiance à 95 % : 0,83–0,87) et une spécificité de 94 % (IC95 % : 0,92–0,95). Ces chiffres signifient concrètement que sur 100 patients présentant une rupture confirmée du ligament croisé par imagerie ou arthroscopie, le test de Lachman en identifie correctement entre 83 et 87 en moyenne. Cette fiabilité élevée explique pourquoi, dans de nombreux centres spécialisés, le diagnostic clinique par un chirurgien orthopédiste expérimenté suffit à planifier une prise en charge sans attendre systématiquement l’IRM.
Mais ces performances ne sont pas universelles. Deux variables majeures modulent la fiabilité des tests cliniques : l’expertise de l’examinateur et le délai écoulé depuis le traumatisme. Concernant le premier facteur, la dépendance à l’opérateur constitue la principale limite de l’examen clinique. Les 99,1 % de sensibilité observés dans l’étude de 2022 ont été obtenus par 36 médecins de montagne rompus à la traumatologie du genou en contexte aigu.
En consultation de médecine générale, sans expérience spécifique, cette sensibilité peut chuter sous 60 %, comme l’étude multicentrique SFA publiée en 2025 le confirme : seulement 10 à 25 % des ruptures du LCA sont diagnostiquées lors de la consultation initiale en soins primaires. Le délai post-traumatisme joue également un rôle crucial. En phase aiguë (moins de 48 heures), la douleur, le gonflement et la contracture musculaire réflexe rendent les manœuvres difficilement interprétables. À l’inverse, passé un délai de deux à trois semaines, lorsque l’épanchement s’est résorbé, les tests cliniques retrouvent leur pleine sensibilité.
Malgré sa fiabilité pour le diagnostic de rupture ligamentaire, l’examen clinique présente une limite fondamentale : il ne visualise pas les structures internes du genou. Cette limite devient critique lorsqu’on sait que, dans plus de 75 % des ruptures du LCA, d’autres lésions sont associées — ligament antérolatéral, racines méniscales, corps du ménisque. Ces lésions, souvent silencieuses cliniquement en phase initiale, conditionnent pourtant la stratégie thérapeutique et le pronostic à long terme. Une lésion de la racine du ménisque externe, par exemple, présente dans environ 15 % des ruptures du LCA, ne sera jamais détectée par la palpation ou les tests de mobilité. Seule l’imagerie permet d’identifier ces atteintes périphériques, justifiant le recours à l’IRM avant toute décision chirurgicale.
| Critère | Examen clinique spécialisé | IRM du genou |
|---|---|---|
| Sensibilité rupture LCA | 85-99 % (opérateur expérimenté) | 90-98 % |
| Détection lésions méniscales | Limitée (ménisques instables uniquement) | Excellente (y compris racines et lésions subtiles) |
| Délai accès moyen France | 2-4 semaines (consultation spécialiste) | 3-8 semaines selon région |
| Dépendance opérateur | Forte (expertise chirurgien cruciale) | Modérée (qualité machine + lecteur radiologue) |
| Durée examen | 15-20 minutes (consultation complète) | 20-30 minutes (immobilité, bruit) |
L’IRM du genou : précision diagnostique et indications médicales
L’imagerie par résonance magnétique constitue l’examen de référence pour visualiser l’ensemble des structures internes du genou sans aucune irradiation. Contrairement à la radiographie standard qui ne révèle que les os, ou au scanner qui expose aux rayons X tout en offrant une résolution limitée pour les tissus mous, l’IRM génère des images en coupes multiples permettant d’analyser avec précision les ligaments, les ménisques, le cartilage articulaire et même la moelle osseuse. Pour le diagnostic des ruptures du ligament croisé antérieur, la sensibilité de l’IRM oscille entre 90 et 98 % selon les méta-analyses récentes, avec une spécificité comparable. Ces performances placent l’IRM au même niveau de fiabilité que l’examen clinique spécialisé pour le diagnostic positif de la rupture, mais avec un avantage décisif : la détection simultanée des lésions associées.
C’est précisément sur ce terrain — l’identification des atteintes périphériques invisibles cliniquement — que l’IRM démontre sa supériorité. Dans plus de 75 % des ruptures du LCA, d’autres structures du genou sont également lésées. Une lésion de la racine du ménisque externe, par exemple, ne provoque généralement ni blocage ni douleur localisée à la palpation, mais compromet à terme la fonction d’amortissement du ménisque et accélère l’usure du cartilage. Seule l’IRM permet de la détecter avant la chirurgie, autorisant ainsi une réparation par suture lors de la reconstruction ligamentaire.
75%
Proportion de ruptures du LCA accompagnées de lésions associées (ménisques, ligaments périphériques) invisibles à l’examen clinique seul
La fiabilité de l’IRM dépend néanmoins de plusieurs facteurs techniques. La résolution spatiale des appareils varie selon leur puissance : les IRM à 1,5 Tesla, encore majoritaires en France, offrent une qualité diagnostique largement suffisante pour les lésions ligamentaires et méniscales franches. Les machines de 3 Tesla améliorent la détection de lésions subtiles comme les fissures cartilagineuses débutantes. Mais au-delà de la machine, la qualité du matériel de radiologie pour diagnostics moderne et surtout l’expertise du radiologue lecteur conditionnent la pertinence du compte-rendu.
Malgré ces performances, l’IRM n’est pas infaillible. Les faux négatifs existent, principalement dans deux contextes : les ruptures partielles récentes du ligament croisé et les examens réalisés trop précocement après le traumatisme, lorsque l’œdème et l’hémarthrose masquent les structures. Ces limites rappellent un principe fondamental : l’IRM ne remplace jamais l’examen clinique, elle le complète. Un compte-rendu radiologique mentionnant une rupture du LCA sans corrélation clinique doit systématiquement faire réévaluer le diagnostic par un chirurgien orthopédiste.
- Détection exhaustive des lésions associées (ménisques, cartilage, racines) dans 75 % des ruptures LCA
- Sensibilité diagnostique élevée (90-98 %) indépendante de la coopération du patient
- Visualisation précise des structures non évaluables cliniquement (racines méniscales, moelle osseuse)
- Absence totale d’irradiation (examen non invasif et reproductible)
- Délai d’accès prolongé en France (3 à 8 semaines selon régions en 2026)
- Risque de faux négatifs sur ruptures partielles ou examens trop précoces (œdème masquant)
- Dépendance à la qualité du matériel (1,5T vs 3T) et à l’expertise du radiologue lecteur
- Inconfort pour patients claustrophobes (tunnel fermé, immobilité 20-30 minutes, bruit intense)
Choisir la bonne stratégie selon votre profil et vos symptômes
La décision d’orienter le diagnostic vers l’examen clinique seul ou d’exiger d’emblée une IRM ne répond pas à une règle universelle. Elle dépend étroitement de trois variables : votre niveau d’activité physique habituel, vos objectifs de reprise sportive et la nature de vos symptômes. Un sportif occasionnel pratiquant la randonnée le week-end ne nécessite pas le même bilan exhaustif qu’un compétiteur de handball ou qu’un professionnel de ski. Cette personnalisation du parcours diagnostique permet d’éviter deux écueils symétriques : d’une part, la prescription systématique d’IRM pour toute entorse du genou (engorgement radiologique, coûts inutiles), d’autre part, le recours exclusif à l’examen clinique chez des patients à fort niveau d’exigence sportive (risque de lésions associées non détectées).
Pour un patient pratiquant une activité physique de loisir moins de deux heures par semaine, sans objectif compétitif, l’examen clinique spécialisé constitue souvent le premier niveau diagnostique pertinent. La consultation d’un chirurgien orthopédiste expérimenté dans les deux à trois semaines suivant le traumatisme permet de poser un diagnostic de forte probabilité grâce aux tests de Lachman et du tiroir antérieur. Si ces tests sont franchement positifs et que le patient n’envisage pas de reprise d’activités à pivot, une prise en charge conservatrice par rééducation intensive peut être proposée sans recourir immédiatement à l’IRM. Cette approche évite un délai d’attente radiologique de plusieurs semaines et permet de débuter rapidement le renforcement musculaire du quadriceps et des ischio-jambiers.
Dès que le niveau de pratique sportive dépasse deux à quatre séances hebdomadaires, ou que le patient affiche un objectif de retour au même niveau d’intensité, l’IRM devient quasi-systématique. Cette nécessité ne tient pas tant à la confirmation du diagnostic de rupture ligamentaire qu’à l’identification des lésions associées qui modifient radicalement le pronostic et la technique chirurgicale. Ces lésions associées, invisibles à l’examen clinique, conditionnent la stratégie opératoire. Une lésion de racine méniscale nécessite une réparation par suture lors de la ligamentoplastie, sous peine d’évoluer vers une arthrose précoce dans les cinq à dix ans suivant la chirurgie.
Lorsque l’instabilité du genou évolue depuis plusieurs mois sans diagnostic initial posé, l’IRM devient incontournable avant toute décision thérapeutique. Dans ce contexte chronique, les lésions méniscales secondaires sont quasi-constantes : chaque épisode de dérobement soumet les ménisques à des contraintes anormales, favorisant l’apparition de fissures progressives. L’IRM permet de cartographier ces atteintes et d’anticiper leur évolution : un genou chroniquement instable avec lésions cartilagineuses étendues relève d’une prise en charge plus complexe qu’une rupture ligamentaire isolée récente.
- Si vous pratiquez une activité physique occasionnelle (loisir, moins de 2h par semaine) :
Privilégiez une consultation orthopédique spécialisée dès que possible. Si les tests cliniques sont franchement positifs et que vous n’envisagez pas de reprise sportive intensive, la rééducation peut débuter sans IRM immédiate. L’imagerie sera prescrite ultérieurement si l’instabilité persiste.
- Si vous êtes sportif régulier ou compétiteur (2-4 séances par semaine, objectif de retour au même niveau) :
L’IRM devient quasi-systématique après confirmation clinique de la rupture ligamentaire. Elle permet d’identifier les lésions associées présentes dans 75 % des cas, qui modifient la technique chirurgicale et conditionnent le pronostic de retour au sport.
- Si votre instabilité évolue depuis plusieurs mois (rupture méconnue, traumatisme banalisé initialement) :
L’IRM est indispensable pour dresser un bilan exhaustif des lésions secondaires (ménisques dégradés par instabilité chronique, atteintes cartilagineuses débutantes). Ce bilan conditionne la faisabilité de la reconstruction ligamentaire.
- Si vous êtes sportif professionnel ou de haut niveau :
IRM systématique et consultation spécialisée immédiate : le bilan doit être exhaustif pour optimiser la décision thérapeutique et le pronostic de retour au sport.
Parcours de soins et délais réels en France
Le parcours diagnostique d’une instabilité du genou en France obéit à une organisation séquentielle dont les délais varient considérablement selon les régions et le secteur (public ou privé). Le schéma standard commence par une consultation chez le médecin traitant dans les jours suivant le traumatisme. Ce dernier réalise un examen initial, prescrit des antalgiques et anti-inflammatoires, et oriente vers un chirurgien orthopédiste. Dans le cadre du parcours de soins coordonnés, cette orientation conditionne le taux de remboursement par l’Assurance Maladie.
Le délai pour obtenir une consultation avec un chirurgien orthopédiste oscille généralement entre deux et quatre semaines en secteur 1 (tarif conventionné), mais peut descendre à une semaine en secteur 2 ou dans certaines structures privées. C’est lors de cette consultation spécialisée que les tests cliniques sont réalisés et que le diagnostic de forte probabilité de rupture du LCA est posé. Si l’IRM est jugée nécessaire, le délai moyen pour obtenir un rendez-vous varie de trois à huit semaines selon les régions. En Île-de-France et dans les grandes métropoles, les délais se situent autour de trois à quatre semaines. En zones rurales, ils peuvent atteindre six à dix semaines.
L’IRM peut-elle se tromper sur une rupture du ligament croisé antérieur ?
Rarement. L’IRM affiche une sensibilité comprise entre 90 et 98 % pour les ruptures complètes du LCA selon les méta-analyses récentes. Les faux négatifs concernent principalement les ruptures partielles très récentes ou les examens réalisés trop précocement après le traumatisme, lorsque l’œdème et l’hémarthrose masquent les structures ligamentaires. À l’inverse, les faux positifs surviennent parfois chez des patients âgés présentant des modifications dégénératives du ligament pouvant simuler une lésion ancienne. C’est pourquoi l’IRM doit toujours être confrontée à l’examen clinique : un compte-rendu mentionnant une rupture du LCA sans corrélation avec les tests de Lachman et du tiroir doit systématiquement faire réévaluer le diagnostic par un chirurgien orthopédiste.
Puis-je demander une IRM directement sans passer par un chirurgien orthopédiste ?
Non, une prescription médicale est obligatoire pour bénéficier du remboursement par la Sécurité Sociale. Le parcours de soins coordonnés impose de consulter votre médecin traitant en premier lieu, qui vous orientera ensuite vers un spécialiste (chirurgien orthopédiste). Ce dernier, après examen clinique, décidera si l’IRM est nécessaire et délivrera l’ordonnance. Consulter directement un radiologue sans prescription ou sans respect du parcours coordonné entraîne une majoration du ticket modérateur et une réduction significative du taux de remboursement par l’Assurance Maladie.
L’examen clinique suffit-il pour décider d’une opération du ligament croisé ?
Généralement non, même si l’examen clinique pose avec fiabilité le diagnostic de rupture du LCA. L’IRM reste indispensable pour détecter les lésions associées — ménisques, racines méniscales, ligament antérolatéral, cartilage — présentes dans 75 % des cas et invisibles cliniquement. Ces lésions modifient radicalement la stratégie chirurgicale : une lésion de racine méniscale, par exemple, nécessite une réparation par suture lors de la ligamentoplastie, sous peine d’évoluer vers une arthrose précoce. Ignorer ces atteintes par absence d’IRM préopératoire revient à proposer un geste incomplet, compromettant le résultat fonctionnel à moyen terme.
Que faire en attendant mon IRM si le délai est long (6 à 8 semaines) ?
Suivez scrupuleusement les recommandations de votre chirurgien orthopédiste : repos relatif (éviter les sports à pivot comme le football, le ski, le tennis), renforcement musculaire doux et progressif du quadriceps et des ischio-jambiers sous supervision d’un kinésithérapeute, port éventuel d’une attelle de stabilisation lors des déplacements extérieurs. Le délai d’attente pour l’IRM n’aggrave pas la lésion ligamentaire elle-même (le ligament rompu ne cicatrise pas spontanément), mais il expose à un risque de lésions méniscales secondaires en cas d’épisodes répétés de dérobement. L’essentiel consiste donc à limiter les contraintes mécaniques anormales sur le genou tout en préservant la trophicité musculaire, indispensable que vous optiez finalement pour une chirurgie ou un traitement conservateur.
Les tests cliniques (Lachman, tiroir) sont-ils douloureux ?
Non, lorsqu’ils sont réalisés correctement par un chirurgien orthopédiste expérimenté. Ces manœuvres consistent en des mobilisations douces du tibia par rapport au fémur, genou fléchi, et ne provoquent habituellement aucune douleur significative. En revanche, si vous présentez encore un épanchement articulaire important ou une contracture musculaire réflexe (fréquente dans les 48 heures suivant le traumatisme), les tests peuvent être inconfortables et surtout difficiles à interpréter. C’est la raison pour laquelle l’examen clinique est idéalement réalisé entre deux et quatre semaines après le traumatisme, lorsque le genou a dégonflé et que vous avez retrouvé un contrôle musculaire suffisant pour relâcher l’articulation.
Sur le plan financier, le coût d’une IRM du genou en secteur 1 (tarif conventionné) s’établit à environ 150 à 200 euros en 2026, dont 70 % sont remboursés par la Caisse Primaire d’Assurance Maladie (CPAM) sur prescription médicale. En secteur 2, les tarifs peuvent atteindre 350 à 400 euros, avec un remboursement CPAM calculé sur la base conventionnée. Cette option privée présente néanmoins un avantage décisif : des délais raccourcis, souvent inférieurs à deux semaines.
Un cas particulier mérite d’être signalé : si votre traumatisme du genou résulte d’un accident de la route ou d’un accident de scooter, les modalités de prise en charge peuvent différer du parcours standard Sécurité Sociale. Dans ce contexte, renseignez-vous sur les modalités de prise en charge par assurance pour une IRM du genou, qui peuvent différer et parfois couvrir l’intégralité des frais d’imagerie dans le cadre de la garantie dommages corporels. Cette prise en charge spécifique autorise parfois un accès accéléré à l’IRM en secteur privé sans reste à charge.
Une fois le diagnostic confirmé par l’IRM et la décision thérapeutique arrêtée, la prise en charge s’appuie sur des techniques chirurgicales modernes privilégiant la préservation des structures articulaires. Si une intervention est envisagée, celle-ci nécessitera l’utilisation d’instruments chirurgicaux des interventions modernes adaptés à la reconstruction ligamentaire sous arthroscopie, technique mini-invasive permettant une récupération fonctionnelle accélérée et une reprise sportive optimisée.
- Consultez votre médecin traitant dans les 7 jours suivant le traumatisme pour obtenir une orientation vers un chirurgien orthopédiste (respect du parcours de soins coordonnés obligatoire pour le remboursement)
- Notez précisément les circonstances du traumatisme (mécanisme de torsion, craquement audible, délai d’apparition du gonflement) : ces éléments orientent fortement le diagnostic clinique
- Attendez 2 à 3 semaines après le traumatisme avant la consultation orthopédique pour permettre au genou de dégonfler et rendre les tests cliniques interprétables
- Débutez dès maintenant le renforcement musculaire doux du quadriceps et des ischio-jambiers (sous supervision d’un kinésithérapeute si possible) pour limiter l’instabilité en attendant le diagnostic définitif
Plutôt que de conclure, gardez à l’esprit que le diagnostic d’instabilité du genou ne constitue qu’une première étape. La véritable question qui se posera ensuite — une fois l’IRM réalisée et les lésions associées identifiées — sera celle du choix thérapeutique : opter pour une rééducation conservatrice ou envisager une reconstruction ligamentaire ? Ce choix dépendra de votre âge, de votre niveau d’activité, de vos objectifs sportifs et de l’étendue des lésions détectées. Anticipez dès maintenant cette réflexion en listant vos priorités fonctionnelles : souhaitez-vous reprendre le sport au même niveau, ou acceptez-vous d’adapter vos activités pour éviter la chirurgie ?
- Ce contenu ne remplace pas une consultation médicale personnalisée avec un chirurgien orthopédiste spécialisé en chirurgie du genou
- Chaque situation clinique est unique et nécessite un examen physique complet par un spécialiste pour adapter le diagnostic et la stratégie thérapeutique
- Les indications d’IRM évoluent selon les protocoles médicaux et peuvent varier selon les centres et les habitudes des praticiens
- Les performances diagnostiques mentionnées (sensibilité, spécificité) sont des moyennes issues d’études et peuvent varier selon l’opérateur, le matériel utilisé et les conditions de réalisation des tests
En cas d’instabilité du genou après traumatisme, consultez systématiquement un chirurgien orthopédiste spécialisé en chirurgie du genou pour une évaluation adaptée à votre situation.